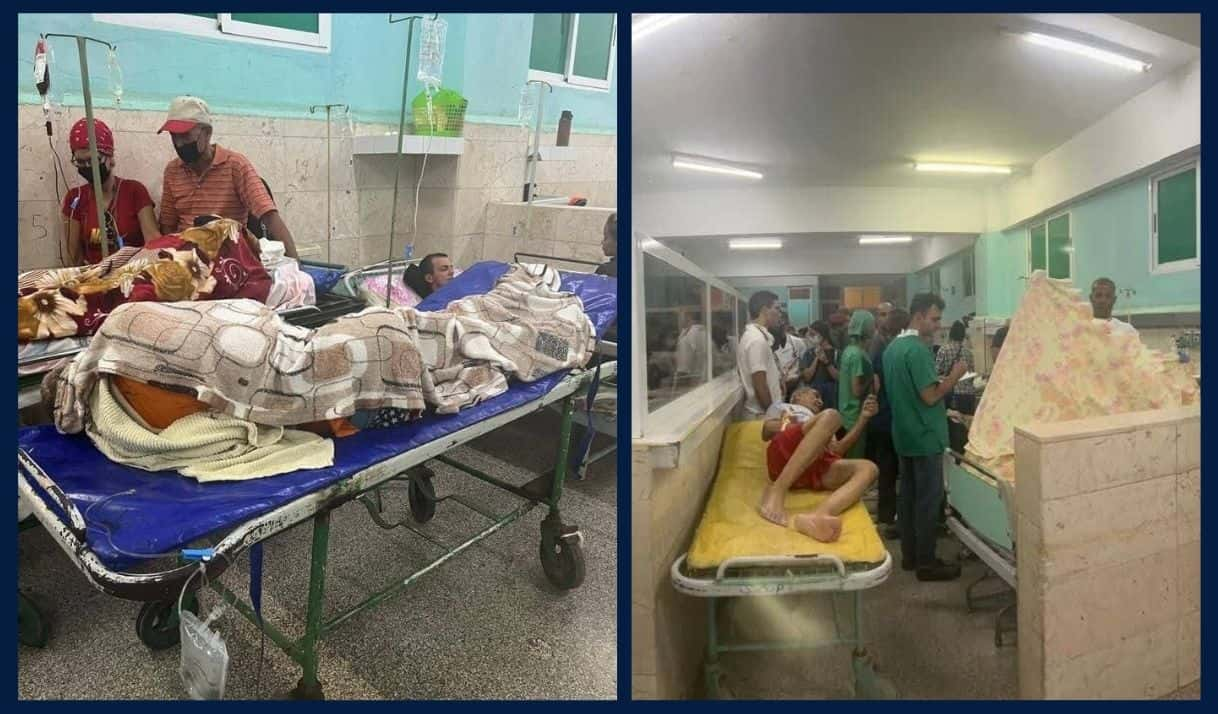
Los casos de afectados por el chikunguña, que causa fiebre alta y fuertes dolores articulares, no dejan de aumentar en Cuba.
En la tercera semana de noviembre de 2025 se reportó que un total de 47 125 personas se encontraban ingresados (la mayoría de forma domiciliaria) con síntomas de dengue o chikunguña, un panorama que llevó a que las autoridades reconocieran el actual brote de arbovirosis como una «epidemia».
El contexto podría ser peor, teniendo en cuenta que muchas de las familias deciden no ir al médico, debido a la conocida crisis en el sistema de salud, marcada por la escasez de medicinas e insumos médicos, profesionales, y la precariedad de los hospitales.
La doctora Carilda Peña García, viceministra de Salud Pública, informó el 24 de noviembre de 2025 que «la situación se considera peligrosa por el aumento de pacientes en estado grave y crítico: 121 pacientes graves (96 son menores de 18 años), y 35 en estado crítico (incluidos 34 menores de 18 años)». En cuanto al chikunguña, la semana anterior cerró con 7 700 casos nuevos, un crecimiento de 4 449.
Francisco Durán, director nacional de Epidemiología del Ministerio de Salud Pública de Cuba (Minsap), especificó además que, «por el número de casos», el chikunguña es «el principal problema» de salud en el país: «el virus se ha registrado en 14 de las 15 provincias, siendo La Habana, Matanzas y Cienfuegos los territorios con mayor índice de infección».
La incidencia acumulada de chikunguña en Cuba es de 183.43 casos por cada 100 000 habitantes —según datos oficiales —, la mayor de las Américas en este año, por encima de Brasil (112.07) y de los promedios del Caribe (43.53) y de todo el continente (26), de acuerdo con los registros de la Organización Panamericana de la Salud (OPS).
¿Pero cuáles son las características de esta enfermedad? ¿Cómo se detectan los casos? Y, sobre todo, ¿cómo tratarlos? elTOQUE te lo explica.
¿Qué es el chikunguña?
Es una enfermedad infecciosa transmitida a los seres humanos por mosquitos infectados con el virus homónimo. Los mosquitos implicados en la transmisión son el Aedes Aegypti (con gran prevalencia en Cuba) y el Aedes Albopictus (habita regularmente en regiones templadas como las del este y sureste de Estados Unidos o el norte de Argentina). Son los mismos vectores que transmiten el dengue.
El virus del chikunguña fue identificado por primera vez en 1952 durante un brote en Tanzania, país de África oriental. El primer caso de transmisión autóctona en las Américas se confirmó el 6 de diciembre de 2013. Ahora afecta a más de 110 países de América, Asia, África y Europa.
Su nombre se deriva de una palabra de la lengua africana makonde que significa «estar doblado de dolor». El término hace alusión al aspecto encorvado de los pacientes debido a los dolores articulares.
¿Cómo se transmite?
Los mosquitos transmisores suelen picar durante el día, principalmente a primera hora de la mañana y al final de la tarde; por lo general en espacios exteriores, pero también en ambientes interiores.
El ciclo de transmisión se inicia cuando los mosquitos Aedes pican a una persona con chikunguña en los días que tiene fiebre, luego de diez días el virus se multiplicará en las glándulas salivales de los mosquitos y estará listo para transmitir la enfermedad cuando pican a personas sanas, que iniciarán los primeros síntomas de tres a siete días después de la picadura del mosquito infectado.
Los mosquitos pueden transmitir las dos enfermedades (dengue y chikunguña), pero en raras ocasiones pueden hacerlo de manera simultánea. No se ha reportado un número significativo de pacientes con coinfección, refiere la Organización Mundial de la Salud.
¿Se transmite de persona a persona?
No se transmite de persona a persona. Es decir, la enfermedad no se adquiere por abrazos, besos, los alimentos o por el aire. El virus necesita un vector para propagarse.
¿La madre puede transmitir el chikunguña al bebe durante el embarazo o el parto?
Las madres que contraen chikunguña durante el embarazo no transmiten el virus a sus bebés. Sin embargo, se ha documentado transmisión materna al recién nacido cuando la madre presenta la fiebre justo días antes o al momento del parto.
La doctora Lissette López González, jefa del Grupo Nacional de Pediatría en Cuba, aclaró que «no existe evidencia documentada de que la lactancia materna sea una vía de transmisión del virus», por lo que aconsejó no abandonarla.
¿Cuáles son los principales síntomas?
Hay un gran parecido entre los síntomas del dengue y el chikunguña lo que hace complicado diferenciarlos, pero la principal alerta que mencionan los especialistas es que en el segundo caso son más intensos:
- Fiebre alta (generalmente superior a 39°C).
- Dolores articulares intensos (particularmente en manos, muñecas, tobillos y pies), que son uno de los síntomas más característicos y pueden durar desde pocos días hasta varias semanas.
- Erupción cutánea (enrojecida, con manchas que pueden aparecer en el torso, las extremidades y la cara).
- Dolores musculares y malestar general.
- Cefalea (dolor de cabeza).
- Fatiga (sentimiento generalizado de cansancio o debilidad).
- Náuseas y a veces vómitos.
- Conjuntivitis y linfoadenopatías (en algunos casos).
El dolor en el chikunguña afecta manos, pies, rodillas, la espalda y puede incapacitar (doblar) a las personas para caminar, hasta para abrir una botella de agua, describe la OMS.
El doctor Osvaldo Castro Peraza, experto del Instituto de Medicina Tropical Pedro Kourí (IPK), explicó que no se trata de una enfermedad que concluye en siete o 15 días, sino que continúa su curso inflamatorio, con afectación de las articulaciones y compromiso potencial de múltiples órganos.
Como parte de las manifestaciones más graves, el doctor advirtió que también pueden aparecer problemas neurológicos como meningoencefalitis, mielitis y síndrome de Guillain-Barré, así como complicaciones cardiovasculares.
«Un enfermo de chikunguña debe hacer reposo porque sus órganos están dañados. Si realiza actividad física corre riesgo de sufrir una arritmia u otro evento cardiovascular», afirmó.
¿Quiénes deben ser hospitalizados?
Los adultos mayores solos o con comorbilidades, los infantes menores de 1 año, las embarazadas y quienes presenten fiebre elevada persistente por más de tres días, deshidratación moderada o severa, descompensación de comorbilidades, trastornos de la conducta, desorientación o imposibilidad de valerse por sí mismos.
López González, jefa del Grupo Nacional de Pediatría en la isla, declaró a la prensa estatal que actualmente «está establecido el ingreso hospitalario obligatorio para todos los pacientes menores de dos años».
De acuerdo con la doctora, los neonatos y, dentro de ellos, los menores de 3 meses, cargan con un «peso importante» en la morbilidad y gravedad de la enfermedad, debido a su inmadurez inmunológica, su fisiología y anatomía. «Este es un virus que toca todos los órganos y sistemas, muy sintomático y muy largo en el tiempo su expresión», citó Cubadebate.
¿El virus del chikunguña puede provocar la muerte?
La enfermedad no es mortal, pero como otras enfermedades, los niños pequeños —especialmente los bebés— y los ancianos son los grupos más vulnerables; así como las personas que padecen enfermedades crónicas, ya que en algunos casos puede agravarse la condición y ser fatal.
Los pacientes que se enferman gravemente a menudo requieren hospitalización debido al riesgo de daño a los órganos.
¿Cómo se trata?
Aún no se dispone de un medicamento específico contra el virus. El tratamiento consiste principalmente en aliviar los síntomas. En la mayoría de los casos el tratamiento es ambulatorio.
Para el manejo del dolor y el control de la fiebre se recomienda el uso de Acetaminofén o Paracetamol. Además, es necesario el consumo abundante de líquidos: entre 2 a 3 litros por día en los adultos y en los niños continuamente, a voluntad (agua, agua de coco, sopas, jugos de frutas, suero de rehidratación oral). Se debe evitar la deshidratación que puede llevar a complicaciones.
En los niños y adultos se puede bajar la fiebre también por medios físicos, con paños en el cuerpo con agua a temperatura ambiente, o baños en ducha o tina sobre todo cuando la fiebre está por encima de los 39 grados centígrados.
Se debe guardar reposo en cama, de preferencia usando mosquitero.
¿Existe una vacuna que pueda prevenir el chikunguña?
En la actualidad, se dispone de dos vacunas aprobadas en algunos países para su uso en personas de 12 o más años de edad con alto riesgo de exposición al virus. Ninguna de ellas ha sido aprobada por la OMS hasta el momento.
A partir del viernes 22 de agosto de 2025, la Administración de Alimentos y Medicamentos de Estados Unidos (FDA) suspendió la licencia en EE. UU. de IXCHIQ (Valneva), la vacuna viva atenuada contra el chikunguña, alegando la necesidad de estudiar informes relativos a posibles eventos adversos graves. La FDA solo mantiene la vacuna Vimkunya (Bavarian Nordic), una vacuna recombinante.
Por otro lado, las recomendaciones de la OMS se centran en el fortalecimiento de la vigilancia epidemiológica, la confirmación de laboratorio, y el control de las poblaciones de mosquitos vectores.
La confirmación por laboratorio es esencial porque los síntomas del chikunguña se parecen mucho a los del dengue, el zika y otras enfermedades, por lo que el diagnóstico solo suele ser poco fiable. Las pruebas específicas permiten identificar el virus o los anticuerpos y evitar confusiones, asegurar el tratamiento adecuado para aliviar los síntomas, y ayudar a las autoridades sanitarias a detectar y controlar brotes. Además, aportan datos claves para la vigilancia epidemiológica y la investigación, algo fundamental para entender la propagación y el comportamiento del virus.
¿El chikunguña puede dar dos veces?
Según la información ofrecida por la OMS, solo una vez. Luego se desarrollan los anticuerpos que se encargaran de proteger a las personas. De acuerdo con la evidencia disponible hasta el momento, habría inmunidad de por vida.
Para abordar la crisis sanitaria provocada por el chikunguña, es fundamental reforzar las medidas preventivas. Estas incluyen el control efectivo de los vectores mediante la fumigación y la eliminación de criaderos de mosquitos.
Sin embargo, en Cuba, la gestión estatal ha mostrado deficiencias en áreas claves. La acumulación de basuras, la falta de un sistema adecuado para la recolección de desechos, los salideros de aguas albañales y la poda insuficiente de árboles crean un entorno propicio para la proliferación de estos insectos, aumentando la exposición de la población al virus. Además, las respuestas oficiales ante este brote se han visto limitadas por la escasez de recursos, la precariedad del sistema de Salud y la falta de infraestructura sanitaria adecuada.
Fuente principal: OMS.